Onkoloģiskā anestēzija. Kādi pretsāpju līdzekļi palīdz ar vēzi
Pat tiem, kuri, par laimi, nekad nav saskārušies ar vēzi, zina, ka stipras sāpes ir neaizstājams vēža slimnieks. Vēlākajos posmos sāpes kļūst tik stipra, ka nevar izmantot parasto medikamentu. Onkoloģijas anestēzijai ir izstrādātas speciālas sāpju sindroma mazināšanas metodes un shēmas.
Sāpes - tumšākais vēža satelīts
Sāpes onkoloģijā ir saistītas ar audzēju izplatīšanos un to ietekmi uz blakus esošajiem orgāniem. Tomēr tas izpaužas ne uzreiz. Bieži vien cilvēka saslimšanas agrīnās stadijās nekas neuztraucas. Šajā klātbūtnē ir klupšanas un onkoloģisko slimību draudi - ilgu laiku tie var būt asimptomātiski. Sāpes vēža slimniekiem izraisa iekaisuma procesi, operācijas un ar tiem saistītie bojājumi - artrīts, neiralģija un citi. Saskaņā ar statistiku, katrs trešais pacients, kurš saņem atbilstošu ārstēšanu, joprojām cieš no sāpēm.
Interesants fakts
Tikai Krievijā vēzis tika diagnosticēts vairāk nekā diviem miljoniem cilvēku. Kopumā pasaulē vairāk nekā septiņi miljoni cilvēku cieš no onkoloģiskām slimībām.
Kad vēzis attīstās, sāpes izpaužas un palielinās, to var lokalizēt vairākās foci, būt hroniskām vai periodiskām. Galu galā tas kļūst nepanesams, tas pat var izraisīt depresiju un pašnāvības domām. Sāpes ir grūti izmērāmas, tāpēc intensitātes novērtēšanai parasti izmanto desmit punktu skalu, kur 0 ir "bez sāpēm" un 10 ir "nepanesamas sāpes". Novērtējot sāpju intensitāti, ārsts var koncentrēties tikai uz pacienta subjektīvās sajūtas.
Starp citu
No 60% līdz 90% vēža slimnieku vēlākās slimības stadijās netiek saņemta atbilstoša anestēzija.
Onkoloģijas pretsāpju veidi
Onkoloģijas anestēzijai tiek izmantotas dažādas narkotiku grupas:
- Narkotisko pretsāpju līdzekļi ir spēcīgas zāles, ko lieto intensīvām sāpēm. Mīkstāki produkti ietver kodeīnu, butorfanolu, tramadolu un trimeperidīnu, savukārt spēcīgie ir morfīns un buprenorfīns.
- Narkotiku līdzekļi ir viegli analgētiķi, ieskaitot acetilsalicilskābi, salicilamīdu, indometacīnu, paracetamolu, diklofenaku, ibuprofēnu, naproksēnu un fenilbutazonu. Efektīva tikai ar nelielām sāpēm.
- Papildu zāles patiesībā nav pretsāpju līdzekļi, bet ir iekļauti kompleksajā sāpju sindroma ārstēšanā. Šādas zāles ietver antidepresantus, kortikosteroīdus, pretiekaisuma līdzekļus, pretiekaisuma līdzekļus un citas zāles.
Sāpju mazināšanas izvēle: trīs pakāpju PVO sistēma
Šodien gandrīz visā pasaulē tiek piemērota trīspakāpju onkoloģijas anestēzijas sistēma, ko iesaka Pasaules Veselības organizācija.
Metodes būtība ir tāda, ka sāpju sindroma ārstēšana sākas ar mīksto narkotiku, kas pakāpeniski tiek aizstāta ar spēcīgākiem līdzekļiem. Terapija ietver dalību pretsāpju līdzekļos un AIDS, un tai vajadzētu sākt pēc pirmās sāpju parādīšanās, pat ja pats pacients uzskata, ka sāpes ir pārāk vājas un nav pelnījušas uzmanību. Svarīgas terapijas sākums ir galvenais tā efektivitātes nosacījums.
- Pirmais posms ir nesteroīdie pretiekaisuma līdzekļi, kas mazina nelielas sāpes.
- Otrais posms ir ne-narkotisko sāpju zāļu un vājo opiātu zāļu kombinācija.
- Trešais posms - narkotiku opiātu pretsāpju līdzekļi.
Lai apturētu sāpes, zāles jālieto regulāri, savlaicīgi pielāgojot devu un dažādu līdzekļu attiecību.
Mūsdienu tehnoloģijas vēža sāpju mazināšanai: no vietējām sāpju mazināšanas metodēm līdz vispārējai
Medicīna nav novecojusies, pastāvīgi tiek attīstītas jaunas onkoloģijas anestēzijas metodes. Šeit ir daži jaunākie notikumi:
Sāpju mazinātāji . Šo transdermālo līdzekli ieteicams lietot pastāvīgām sāpēm, tajā ir stipri pretsāpju līdzekļi. Viena plākstera ilgums ir aptuveni trīs dienas. Neskatoties uz šķietamo vienkāršību - rīks izskatās kā parastā apmetuma - to vajadzētu lietot ļoti rūpīgi un stingri ārsta uzraudzībā, jo šādu plāksteru efektivitāte ir saistīta ar augstu blakusparādību risku.
Nervu bojājumi ar vietējiem anestēzijas līdzekļiem . Metode ietver anestēzijas ieviešanu nervu rajonā, kas saistīts ar skarto orgānu.
Epidurālā anestēzija . Tas nozīmē, ka epidurālā katetra uzstādīšana un regulāra anestēzijas ievadīšana epidurālā telpā starp cieto apvalku un mugurkaula peristēmu. Šis anestēzijas veids bloķē nervu saknēm konkrētā zonā.
Spinal anestēzija tiek veikta līdzīgi, bet anestēzijas līdzekli injicē tieši zem mugurkaula membrānas subarachnoid telpā. Šī anestēzija ir spēcīgāka un efektīvāka nekā epidurālā, efekts parādās ātrāk un ilgst ilgāk, taču tam ir daudz kontrindikāciju, un komplikāciju risks ir lielāks.
Ķīmiskais neiroloze . Metode ietver ķīmisku "iznīcināšanu" nervu, kas inervēt skarto zonu.
Narkotiku ieviešana miofosciālajos trigeru punktos Palīdz atvieglot muskuļu sāpes, nosakot anestēzijas līdzekļus.
Neiroķirurģiskās iejaukšanās parādīts gadījumos, kad zāļu terapija nav pietiekami efektīva. Šādās operācijās tiek iznīcināti nervu ceļi, kas pārraida signālus smadzenēs.
Sāpes var tikt kontrolētas, un pieredzējis ārsts var ievērojami samazināt sāpes, bet mēs saņemam ļoti maz uzmanības onkoloģijas anestēzijai. Tikmēr 90% pacientu, kas cieš no sāpēm, var palīdzēt. Diemžēl valsts slimnīcās bieži trūkst mūsdienu medikamentu un speciālistu.
Sāpju novēršana ir ļoti smalks process. Tas nav pietiekami, lai dotu tableti - ārsts ir precīzi jāzina, no kāda avota rodas sāpes, kāds bija tā cēlonis, kāda ir zāļu deva šajā posmā. Ar nevērīgu attieksmi pret šīs problēmas risināšanu pacienti bieži vien saņem pārmērīgas narkotiku devas - sāpes iet prom, bet ļoti drīz tas atgriežas atkal un vairs nav iespējams palielināt devu. Tāpēc, lai atvieglotu sāpes, jums jāsazinās ar speciālistu, kas nodarbojas ar šo konkrēto jautājumu.
Sāpes nav pieļaujamas: speciālista viedoklis
"Bieži vien vēža ārstēšana ir vērsta uz paša slimības apkarošanu, un tās izpausmes, arī sāpes, bieži tiek atstātas novārtā," saka Andrejs L. Pļlevs, galvenais onkologs Eiropas klīnikā. - Lielākā daļa pacientu, kas cieš no vēža izraisītām sāpēm, nesaņem atbilstošu aprūpi. Tikmēr pieredzējis speciālists var novērst nepanesamas ciešanas vai vismaz ievērojami samazināt sāpju intensitāti. Mēs Eiropas klīnikā nopietni strādā pie šīs vēža terapijas puses un izmanto jaunākās un efektīvākās sāpju mazināšanas metodes vēža ārstēšanai. Izmantotās metodes ietver dažāda veida nervu blokādi ar anestēzijas līdzekļiem, epidurālo anestēziju ar anestēzijas līdzekļiem un opioīdus, ķīmisko neirolozi, neiroķirurģiskās iejaukšanās un daudz ko citu. Mēs rūpīgi atlasām un pielāgojam sāpju mazināšanas shēmu katram atsevišķam pacientam. Šeit nav neviena universāla risinājuma, kā arī to nevar. Bet individuāla pieeja, uzmanība un piekļuve vismodernākajām tehnoloģijām un preparātiem ļauj mums panākt pilnīgu sāpju mazināšanu vai samazināšanos arī slimības vēlākajos posmos. "
P.S. - privāts specializēts medicīniskais centrs vēža slimnieku ārstēšanai.
Licence LO-77-01-009587, datēts ar 2015. gada 14. janvāri. Izdevusi Maskavas Veselības departaments.
Sāpes vēzē var kavēt ne tikai pacienta fizisko, bet arī garīgo stāvokli.
Bieži vien onkoloģija tiek uztverta kā nāves sods, bet patiesībā ne visi ļaundabīgi audzēji izraisa nāvi.
Vēža slimības ir visbīstamākās un nopietnākās slimības, kas apdraud dzīvību. Onkoloģija nav izpausme agrīnā attīstības stadijā. Līdz ar to cilvēks izraisa aktīvo dzīvesveidu bez sāpēm. Slimības progresēšanas procesā cilvēks sāk izjust nepanesamas sāpes. Parasti šādos vēža slimnieku slimības posmos vienīgais veids, kā atbrīvoties no sāpēm, ir lietot analgētiskus līdzekļus, kas ievērojami absorbē sāpes.
Anestēzija onkoloģijai
Pacientiem ar vēzi parasti 75% sāpju iedarbojas uz audzēja paplašināšanos. 20% pacientu sāpju sindromu izraisa pretvēža terapija. 5% pacientu sāpes nav saistītas ar onkoloģiju un tūlītēju ārstēšanu. Mūsdienu medicīnā ir diezgan efektīvas zāles, kas veicina sāpju mazināšanu. Bet reizēm grūti pacienti nesaņem nepieciešamo medicīnisko palīdzību. Pirmkārt, tas ir saistīts ar efektīvu pretsāpju nepieejamību. Bet ir gadījumi, kad pacienti paši atsakās anestēt ar tabletes vai injekcijām.
Onkoloģijā, lai efektīvi likvidētu nepanesamas un pastāvīgas sāpes, tiek izmantota īpaša shēma. 90% vēža pacientu trīspakāpju sistēma ir efektīva:
- Pretsāpju līdzeklis, kas nesatur narkotiskus un adjuvantus.
- Zems opioīds, piemēram, kodeīns, tiek pievienots izmantotajām zālēm.
- Zāļu lietotājiem pievieno diezgan intensīvu morfīna grupas anestēzijas opiātu.
Ir vairākas pozīcijas, kuras speciālistam jāievēro, parakstot anestēziju. Tie ietver vairākus punktus:
- Atļautā pretsāpju devu izvēlas personīgi, ņemot vērā sāpju izpausmi.
- Analgesijas līdzekļi jāpiemēro saskaņā ar režīmu. Neizjaucoties, nākamā daļa jāievada pacientam pirms iepriekšējo zāļu pretsāpju efekta pārtraukšanas.
- Pretsāpju līdzeklis tiek ņemts augošā secībā. Līdz ar to zāles tiek palielinātas līdz maksimālajai devai, un tikai pēc tam varat pāriet uz spēcīgākiem sāpju mazināšanas līdzekļiem.
Sāpju zāļu variācijas

Ir diezgan daudzas ierīces, kas palīdz mazināt vēža izraisītās sāpes. Tie ir tabletes, injekcijas, sloksnes. Lielākoties pacientiem ar šādu slimību tiek doti spēcīgi šāvieni, kuru efektivitāti var redzēt stundas laikā. Onkoloģijas laikā anestēzijas plāksteris nedarbojas tik strauji, bet pretstatā tam, produkts rada mazāk kaitējumu organismam salīdzinājumā ar citiem medicīniskiem preparātiem. Anestēzijas lentes attēlo transdermālos produktus, kas var būt narkotiska vai ne-narkotiska sedatīva aktīva viela.
Ir iespēja iegādāties pazīstamas sāpju mazināšanas plāksterus, lai mazinātu Ķīnā, Korejā un Japānā sāpju sajūtas. Ierīces audu bāzei tiek uzlikts rezervuārs vai matricas slānis, tostarp zāļu un adhezīvu kombinācija - viela, kas, saspiežot spiedienu, var nonākt izkliedējošā kontakta ar epidermu. Matricas slānis ir aizsargāts ar speciālu plēves pārklājumu, kuru pirms ierīces lietošanas viegli var noņemt.
Matricas matrices zāles nonāk saskarē ar epidermu, kā rezultātā ietekmēto vielu pakāpeniski atbrīvo, nonākot asinsrites sistēmā. Šādas iedarbības rezultātā esošie pretsāpju līdzekļi, kas nonāk asinīs, tiek pārnesti uz centrālo nervu sistēmu, tādējādi bloķējot sāpju signālu pārraidi smadzenēs, nodrošinot ilgstošu anestēziju.
Sāpju mazināšanas veidi

Īpaši kopēji līdzekļi onkoloģijas sāpju novēršanai ir ierīces, ko sauc par Versatix un Durogezik, kas atšķiras no ietekmējošās vielas satura. Produktu cena ir diezgan augsta, tādēļ pirkuma brīdī ir nepieciešams uzmanīties, lai neiegādātu viltus. Aktīvā viela ir fentanils, ko klasificē kā opioīdu narkotisko pretsāpju līdzekli. Durogezik var iegādāties tikai pēc receptes.
Dyurogezik apmetums ietver narkotiskās vielas, kas var būt atkarību izraisošas. Tādēļ zāles jāuzņem tikai speciālista uzraudzībā. Eksperti iesaka lietot anestēzijas apmetumu tikai tad, ja sāpju sajūtas ir pastāvīgas, pieaugot intensitātei. Attiecībā uz aktīvās vielas stiprību Durogezik ir 5 veidu, kas atšķiras pēc krāsas un marķējuma.
Ierīce tiek pielīmēta uz tīras un sausas ādas. Jāpatur prātā, ka sākotnējās lietošanas laikā anestēzija nāk vienu dienu pēc uzklāšanas uz epidermu. Pēc atkārtotas lietošanas pretsāpju iedarbība rodas 72 stundu laikā. Produkta galvenā pozitīvā iezīme ir stabila pretsāpju iedarbība.
Blakusparādības un pārdozēšana
Pamatojoties uz faktu, ka ierīce ir spēcīgs pretsāpju līdzeklis, tad pārdozēšanu var iegūt, palielinot ieteicamo daudzumu. Šādi pārkāpumi var izpausties kā blakusparādības:
- Halucinācijas, miegainība, trauksme, depresija, anoreksija.
- Elpošanas sistēmas traucējumi: aizdusa, elpošanas nomākums.
- Gremošanas trakts - slikta dūša, sausums mutē.
- Sirds ritma traucējumi, asinsspiediena pazemināšanās vai paaugstināšanās.
- Dažreiz uz ādas parādās izsitumi, tiek atzīmēts nieze.
Pakāpeniska ierīces lietošanas intensitātes samazināšanās ievērojami samazina blakusparādību smagumu. Tā kā Duragesic satur narkotiskās vielas, pēc lietošanas tas tiek pakļauts obligātajai nodošanai ārstam.
Versatix lietojuma iezīmes
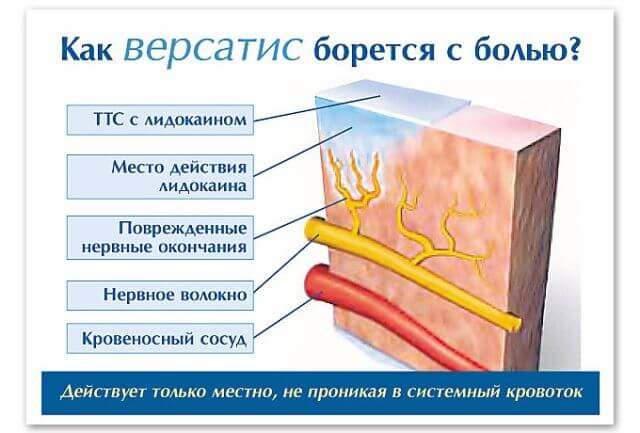
Anestēzijas plāksteris tiek lietots laikā, kad sākas smagas sāpes onkoloģijā. Šī anestēzijas veida lietošana jau ilgu laiku ir uzvarēta pacientu uzticībā. Mūrs ir īpaši noderīgs, ja sāpoša uzbrukuma laikā pacientam nav tuvu. Ja nav laika paņemt tabletes vai injicēt. Šādas anestēzijas lentes ir noteiktas pacientiem ar īpašu smagu sāpju parādīšanos. Tiešā zāļu deva ir atkarīga no audzēja lieluma un onkoloģijas fāzes.
Plāksteris Versatiks ir mākslīgs pretsāpju līdzeklis un darbojas ķermenī kā psihotrops līdzeklis. Lietojot ierīci, pacientiem tiek novērots analgētisks un nomierinošs efekts, kas ir diezgan nozīmīgs ar vēža audzēju palielināšanos. Anestēzijas plāksteri var ilgt no 3 dienām, kas savukārt nelabvēlīgi ietekmē citu orgānu funkcionalitāti. Citu starpā zāļu negatīvās sekas ietekmē elpošanas sistēmu un sirdi. Šī iemesla dēļ neizmantojiet produktu pēc savas iniciatīvas.
Kā anestēzijas līdzekli lieto lidokainu. Ierīce uz epidermis ir piestiprināta 1 reizi 24 stundu laikā. Attiecībā uz atsauksmēm rezultāts jau ir redzams pēc 30 minūtēm pēc produkta fiksēšanas un tiek pastiprināts 4 stundu laikā. Instrumenta lietošana nerada traucējošas sajūtas, nav nejutības vai niezes. Zāles nerada atkarību un ilgstoši noņem sāpes. Vidējā zāļu cena aptiekās ir aptuveni 500 rubļu.
Kādēļ Salonpas svītras netiek izmantotas onkoloģijā
Daudziem pacientiem ir jautājums par ietekmi uz ķermeni transdermālā plākstera Salonpast onkoloģijā. Jāatzīmē, ka ierīces aktīvā viela ir salicilāts, kuram ir pretsāpju un pretiekaisuma iedarbība uz ķermeni. Plaster Salonpas 2 posmos ietekmē ķermeni:
- Pēc tam, kad ierīce ir uzlikta problēmu zonā, sāk justies neliela atveseļošanās un tirpšana. Šādas sajūtas liecina, ka narkotiku sastāvdaļa, mentols, kas palīdz izskaust iekaisumu, sāka aktīvi strādāt.
- Pēc 5 minūtēm sāpes sāk atkāpties.
Šo zāļu lietošana ir paredzēta lietošanai:
- Lieto, lai mazinātu akūtas un ilgstošas sāpes.
- Lai nekavējoties likvidētu iekaisuma reakcijas, kas sākās mazu apsaldējumu dēļ, sāpes mugurā, sastiepumi, dislokācijas.
Pamatojoties uz to, mēs varam secināt, ka onkoloģijā šāda narkotika ir neefektīva.
Pozitīvi transdermālie plāksteri
Šādu ierīču izmantošanai ir vairāki nenoliedzami pozitīvi punkti:
- Lietošanas vienkāršība.
- Ilgstoša pretsāpju iedarbība. Šis brīdis ir diezgan svarīgs. Tā kā radinieki 24 stundas dažreiz var neveikt slimības, un onkoloģijas laikā pēkšņi var rasties sāpes. Tāpēc anestēzijas plāksteru ietekmes ilgums ir zelta vainags šādiem pacientiem.
Tas ir svarīgi! Transdermālo anestēzijas joslu lietošana palīdz atvieglot pacientu ar vāju vēnu stāvokli vai pacientiem, kuri vienkārši nevar norīt tabletes.
Sākumā es negribēju sniegt šo materiālu savai vārdā, jo kāds, kurš pašpārliecināts, apstrīdētu manu viedokli un pacienti paliktu vieni ar savām sāpēm un nepatikšanām. Piemēram, Lebedevs bibliotēkas izlaidumā "Izārstēsim vēzi", nodaļā ar nosaukumu "Neviens nomira no sāpēm ārstēšanas laikā!" Rakstīja: "Varat un vajadzētu uzklausīt pacienta sūdzības un lūgumus, bet jūs nevarat sniegt pretsāpju līdzekļus! Es atkārtoju, ka tas nav iespējams, pat ja pacients nav gulējis vairākus mēnešus. " Tas ir neprofesionālisms, vai drīzāk tikai nepatīkama valoda. Ne tikai tas, ka nedz oficiālās zāles, nedz apšaubāmie dziednieki nespēj apturēt slimību pēdējā posmā, viņi vienlaikus atstāj pacientu ar agonizējošām sāpēm. Un tajā pašā laikā ar vēzi ir ļoti dažādi tautas līdzekļu pretsāpju līdzekļi un, pats galvenais, ļoti daudz augu un dabiskas izcelsmes vielu, kas mazina sāpes, bloķē vēža šūnu vitalitāti un ir viņu iznīcinātāji.
Akadēmiķis B.V.Bolotovs, izstrādājot onkoloģisko slimību ārstēšanas metodi, pievērš lielu uzmanību sāpju mazināšanai. Tātad viņa grāmatās "Jaunatne un ilgmūžība" un "Bolotova tautas medicīnas grāmata" viņš sniedz plašu informāciju par šo jautājumu.
Aprakstot kuņģa vēža ārstēšanu, pirmkārt, Bolotov iesaka mazināt sāpes. "Ja slimība bija darbojas un pacients cieš no smagas sāpes, norādot ceturtais posms slimības, primārā ārstēšana ir atbrīvošanās no sāpēm, bet ne sakarā ar anestēzijas vai narkotiku, un dēļ peptīdi skābā fermenti un taukskābes (etiķskābe, sālsskābi) ", - raksta autors, un tālāk dod ievērojamu skaitu padomus.
Ar aknu vēzi fermentu Boudra peptīdi, zirglietas, melnais redīsi un rudens krokus atbrīvo sāpes.
Kuņģa vēzis lielisks līdzeklis ir ziemeļlatvijas ferments. Galu galā, ja zāles darbojas tikai laikā, kad tās atrodas ķermenī, selēna ferments pilnībā iznīcina sāpes, kas vairs neatgriežas.
Kvass (ferments) no strutene (Paņēmiens enzīmu no citiem augiem - tas pats): 3 litri ūdens, 1 glāze cukurs polstakana chelidonii iesaiņoti marles maisiņā ar slodzi (tā, ka tā iet uz grunts kārbās), 1 tējk skābs krējums. Visus komponentus sajauc trīs litru burkā. Uzstājiet istabas temperatūrā 2-3 nedēļas, iesaiņojiet burka muti ar marli 2-3 kārtās. Celms, ņem no 1 ēd.k. līdz vienai tasi 3-4 reizes dienā.
Kad vispārējā procedūra, ārstēšanas, lai atvieglotu sāpes B.V.Bolotov iesaka 10-15 reizes dienā lietojot iekšķīgi 9 procenti vīnogu etiķi (1 ēdamkarote uz glāzi ūdens vai tējas) un liekot etiķskābes kompreses. Cietais vīnogu vīns pilnīgi atbrīvo aknu vēža sāpes.
Skābes Lai atvieglotu sāpes, jums vajadzētu sākt ar etiķskābi: ņem 1 ēdamkarote ūdens pusi glāzes ūdens. 9 procenti etiķa. Šādas metodes var veikt 10-15 dienas, līdz sāpes apstājas.
"Karaliskās degvīna" lietošana ārstēšanai un sāpju mazināšanai. Uz 1 l ūdens uzņem 1 tējkarote. sālsskābe un sērskābe, puse tasi vīnogu etiķa, 4 tabletes nitroglicerīna (slāpekļskābes). Viena litra burkā jūs varat iegremdēt rūgtu piparu pākstiņu, kas dod nepieciešamo rūgtumu. Varat arī pievienot koriandru un ķimeņu. Dzert "karalisko degvīnu" vajadzētu būt 3 reizes dienā 0,5 st.l.
VV Tishchenko raksturo metodi vēža ārstēšanai un anestēzijai ar indīgo garšaugu un indīgo minerālu derīgumiem.
Badera terapija. G. Shelton rakstā "Ciešanās ar vēzi" pierāda, ka badu var cīnīties ar vēža šūnām un sāpēm.
Ir divi galvenie vēža cēloņu cēloņi: 1) pretsāpju līdzekļi, sāpju "nogalināšana" (opijs un morfīns); 2) iecienītākais ēdiens ar diskomfortu.
Un ir tikai viens drošs veids, kā izbeigt sāpes - pārtrauciet lietot šīs zāles un pārtiku.
Ilgstoša tukšā dūša ūdenī, urīnā vai "sausā" tukšā dūšā ne tikai ietaupa pacientu no sāpēm, bet arī var atbrīvoties no vēža šūnām.
Šeit ir daži paziņojumi par labu badam:
"Ārstniecības vietā labāk ir badu tikai vienu vai divas dienas" (Plutarhs).
"Šis bads neizārstēs, nekas netiks izārstēts" (G. Malahovs).
"Pēkšņi ietaupīs jūsu dzīvi" (G. Shelton).
Jāatceras, ka jebkura ķermeņa saskare ar pārtiku, ieskaitot sulas, zāļu noņēmumus (un pat to lietošana kliņģerīšiem, piemēram, citronu sulu) neļauj organismam pāriet uz atkritumu apglabāšanu. Austrijas dziedniece R. Breis ļoti populāra paātrinājuma metode patiesībā nav badošanās, bet ierobežota diēta. Pat pats R. Breuss bija spiests atzīt, ka viņa metode pēc ķīmijterapijas nav efektīva.
Saskaņā ar Sheltona metodi, 36 stundas pēc pēdējās ēdienreizes viņi sāk izkļūt no badošanās. Ir jāsāk ar vienu glāzi burkānu, kāpostu un biešu sulas maisījuma uzņemšanas attiecībās 3: 3: 2. Tad pēc 30 minūtēm ēst plāksni putras bez eļļas, ar zaļumiem. 36 stundas pēc badošanās atvieglos jūsu stāvokli, bet neārstēs vēzi. Terapeitiskos nolūkos ieteicams lietot 21 vai 42 dienas pēcnāves. Lai izturētu šādus ilgus periodus, tika izstrādātas noturīgas badošanās metodes: kombinācija, kaskāde, sērijveida. Jūs varat lasīt par terapeitisko vēža tūsku grāmatā P. Bragga grāmatā "Paātrinājuma brīnums" un G. Malahova grāmatā "Pēkšņi medicīniskiem nolūkiem".
Bišu terapija. Propolis tīrā formā un preparāti no tā aerosolu, tinktūru, tinktūru un eļļas ekstraktu veidā tiek veiksmīgi izmantoti kā spēcīgi baktericīdi, pārklājumi un pretsāpju līdzekļi.
Bišu inde - toksoīds. Manai vecmāmiņai kāju lūzuma jomā bija ļaundabīgs veidojums. No slimnīcas viņa tika atbrīvota kā bezcerīga. Radinieki teica: "Ne īrnieks." Pazīstams biškopis, redzēdams viņas mokas, piedāvāja izmēģināt bišu terapiju, un viņa piekrita. Biškopis nozvejojis bišu un novietoja to sāpīgajā vietā uz kājas, tādējādi piespiežot bites padarīt ēsmu. Otrajā dienā viņš jau noķēra jau divas bites, kuras ļaundabīgā veidošanās vietā jau bija izdarījušas divus kodumus. Mana vecmāmiņa jutās labāk, sāpes atkāpās, un viņa varēja gulēt naktī. Trešajā dienā biškopis pielietoja trīs bites slimā kājā, un tā, katru dienu palielinot bišu skaitu, vienā sesijā pakāpeniski sasniedza desmit bišu uzkodas. Vienpadsmitajā dienā biškopis devās pie deviņām bites uz viņa ievainotās kājas, pēc kuras katru dienu samazinot viņu skaitu, viņš pakāpeniski sasniedza vienreizēju dzēlienu. Pēc tam biškopis veica viena mēneša pārtraukumu, pēc tam atkārtoja ārstēšanas kursu ar bitēm. Vecmāmiņa pilnīgi atguvusi.
Bee nokautas. Podmore ir mirušu bišu teļš. Podmore ir labāks nekā bites indes ietekmē audzējus.
Eļļas terapija. Šeit eļļas, kas ir pretvēža un pretsāpju: lavanda, piparmētra, sealer, piparmētra, kumelīte, rozmarīns, estragonu, saulgriezes, ritentiņus, sezama.
Augu izcelsmes zāles O.I.Eliseeva grāmatā "Ārstniecības augi cīņā pret audzējiem," sniedz sarakstu pretvēža un pretsāpju garšaugi: āmuļi, cinquefoil, sīpoli, ķiploki, rutki, āboliņš, asinszāli, melnā driģene, hemloks, kurpītes, Lemna minor, mušmire, skullcap
Un šīs receptes cīņai pret sāpēm Viktor Vostokov ir ņemtas no viņa grāmatas "Kā ārstēt 200 visbiežāk sastopamās slimības":
1. Ņem mumiju iekšpusē, vēlams tukšā dūšā, 1-2 reizes dienā. Vajadzīgais mumijas daudzums vienreizējai lietošanai - 0,2-0,5 g atkarībā no ķermeņa masas. Lai šķirni uz ūdens, sulas.
2. Kumelīšu zāļu ūdens ekstrakts: 1 ēd.k. puķes uzstāj glāzē verdoša ūdens, notecina. Ņem pusi tasi 3-4 reizes dienā.
3. Paņemiet planētu pumpuru novārījumu.
4. Veikt 15-20 pilienus vērptavas tinktūras 3 reizes dienā.
N.Mazneva recepte no viņa slavenā medicīnas grāmatas "Es jums palīdzēt": "In barības vada vēža veikt 3 reizes dienā pirms ēšanas ķiploku sulu, pievienojot ik pēc 5 dienām, 10 pilieni (palielināt līdz 1 ēdamkaroti). Sula ar 0,5 glāzi svaigi sulu planšādu sulas un pēc 30 minūtēm ēst 1 ēdamkarote. medus
VN Kortikov "Pilnīga tradicionālās medicīnas rokasgrāmata":
1. Hemodoka sēklas un lapiņas, kas raibas kā tinktūra, ir uzņemtas iekšējo orgānu vēzim un kā anestēzijas līdzekli. 1 daļa no izejmateriāla, lai pieprasītu 7-10 dienas 5 daļās no 70% alkohola. Paņemiet 2-10 pilienus uz 1 ēdamkaroti. silts vārīts ūdens. Iekšējām sāpēm - 2-3 pilieni uz 1 ēdamkaroti. silts vārīts ūdens. Neņemiet ne vairāk kā trīs reizes dienā pirms ēšanas.
2. Nieres papeles piramīdas veidā tinktūra tiek izmantota ārēji kā baktericīds un pretsāpju līdzeklis.
3. Lapas un sēklas dopas parasto (stinky) veidā pulveris no lapām galu nazi vai 0,1-0,3 g (maksimālā dienas deva) veikt, nomazgā ar vārītu ūdeni. Augļu tinktūra (1 daļa sasmalcinātu sēklu 7-10 dienas 5 daļās no 70 procentiem alkohola) uzņem 2 pilienus uz 1 ēdamkaroti. silts vārīts ūdens ne vairāk kā 5 reizes dienā pirms ēdienreizēm.
Nav cita veida, kā mazināt sāpes no aknu audzējiem, izņemot zāļu lietošanu pretsāpju līdzekļos. Visvienkāršākais līdzeklis pret aknu vēzi ir spēcīgu narkotisko pretsāpju līdzekļu iecelšana. Tiesa, obsesīvs mīts vairākumā pacientu prātā ir sakņojies, ka šādu narkotiku lietošana izraisa atkarību no narkotikām. Tas nav gadījums, un jūs varat kliedēt šādus maldīgus priekšstatus, izlasot šo rakstu.
Sāpes, kas ir vienlaikus aknu vēža simptoms
Sāpes - gandrīz obligāti vienlaicīgi simptomi jebkura vēža gadījumā. Aknu vēzē tas novērots 99% pacientu, samazinot viņu dzīves kvalitāti, un dažreiz arī tā ilgumu. Sāpes rodas spontāni, neatkarīgi no ķermeņa stāvokļa, ar laiku nebeidzoties, bet tikai intensitātes pieaugums līdz pat nepanesībai. Aknu vēža gadījumā sāpes ir lokalizētas labajā pusē, pēdējās ribas malā. Tā kā onkoloģiskais process norisinās, tas var izmainīt (dot) citām ķermeņa daļām, tādēļ nav iespējams nosaukt kādu konkrētu vietu aknu vēzim. Bieži vien sāpēm pievieno vemšanu. Daži autori norāda uz tādām lietām kā "vēža slimnieku ar sāpēm psiholoģiskais stāvoklis". Tiek uzskatīts, ka pat nelieli sāpīgi uzbrukumi izmaina cilvēka parasto dzīvesveidu un var mainīt viņa fizioloģisko uzvedību pret patoloģisku uzvedību.
Katru gadu simtiem zinātnieku dažādās pasaules valstīs nodarbojas ar sāpēm, publicējot ar daudziem pārsteidzošiem rezultātiem.
Visnozīmīgākie no tiem ir:
- sāpes ietekmē asinsspiedienu - tas parasti palielina to;
- sāpes ietekmē vielmaiņu (vielmaiņu);
- sāpes ietekmē cilvēka garīgo uzvedību.
Ņemot vērā to, ka aknu vēža sāpes ir izteiktas intensitātes, kļūst skaidrs jautājums par sāpju mazināšanu. Pirms dažām desmitiem gados tas bija gandrīz vienīgais simptomātiskās terapijas uzdevums. Laiks pagājis, bet problēmas problēma neizzuda - gluži pretēji, tika pievienoti jauni priekšmeti.
Sāpju mazinātāji aknu vēzim
Vai ir iespējams mazināt sāpes aknu vēzē, jo tiek izmantoti parastās pretsāpju līdzekļi, kas tiek pārdoti aptiekā vai tiek izvadīti slimnīcā bez jebkādām grūtībām? Pilnīgi mazināt sāpes ir maz ticams, un šīs zāles var palīdzēt tikai agrīnā stadijā vai kā papildus spēcīgākiem pretsāpju līdzekļiem - narkotiskiem pretsāpju līdzekļiem.
Tradicionāli pretsāpju līdzekļi aknu vēža ārstēšanai ir noteikti bieži: dažreiz kā papildinājums, dažreiz kā bezcerīgs risinājums. Vispirms jāatceras, ka viņiem ir viena nopietna kontrindikācija: tos nevar izmantot erozīviem gastrītiem un citu brūču virsmu klātbūtnei. Fakts ir tāds, ka tie var pastiprināt šo slimību reizēm. Izrādās, ka pēc nedēļas ilga ārstēšanas kursa ar aknu vēža ārstēšanas līdzekļiem pacients var attīstīt spēcīgu letālu asiņošanu vai čūlas perforāciju, kas abos gadījumos rada nopietnas sekas. Jāatceras, ka profilaksei paralēli anestēzijas tabletei ar aknu onkoloģiju tiek noteikti "kuņģa skalošanas" līdzekļi - piemēram, ikviens ir iecienīts un lēts omezs.
Pašlaik farmakoloģiskā nozare izstrādā jaunus daudzsološus pretsāpju līdzekļus aknu vēzim, kuru galvenā priekšrocība būs tikai blakusparādību samazināšana. Jebkurā gadījumā uzmanīgi izlasiet zāļu norādījumus, ja neredzat ārstu. Dažas perspektīvas ir mūsdienīgas invazīvas anestēzijas metodes, piemēram, epidurālā katetra uzstādīšana (adatas ievietošana muguras smadzenēs), kam seko atkārtotas devas anestēzijas līdzekļu lietošana. Šai metodei ir daudz priekšrocību un salīdzinoši nelielu trūkumu. Bet attiecībā uz aknu vēzi šādu ārstēšanu ar narkotikām var klasificēt tikai kā papildu. Kopumā tā iedarbība ir ievērojama: dažreiz pacienti vienkārši aizmirst par sāpēm.
Nekāda fizioterapija, vannas vai citas ārējas ietekmes nekādā veidā nevar mazināt sāpes aknu vēzē - tās tikai atkal izraisa ļaundabīgo audzēju augšanu.
Analgezijas pretsāpju tabletes aknu vēzim
 Kādus pretsāpju līdzekļus aknu vēža ārstēšanai visbiežāk izraksta pacientiem? Pašlaik efektīva, universāla un pieejamu veidu, kā mazināt vēža sāpes, ir narkotisko pretsāpju līdzekļu - morfīna grupas narkotiku un citu personu iecelšana.
Kādus pretsāpju līdzekļus aknu vēža ārstēšanai visbiežāk izraksta pacientiem? Pašlaik efektīva, universāla un pieejamu veidu, kā mazināt vēža sāpes, ir narkotisko pretsāpju līdzekļu - morfīna grupas narkotiku un citu personu iecelšana.
Tā kā šī narkotiku klase pieder narkotiku kategorijai, to nevar iegādāties bez maksas. Arī vēl joprojām ir grūtības, ka slimnīcā tiek izvadīts. Diemžēl šī problēma vēl nav atrisināta ar likumu.
Jebkurā gadījumā šādas zāles nav vērstas pret aknu vēzi, bet tikai sāpju mazināšanai. Narkotiskie pretsāpju līdzekļi ir izrakstīti diezgan plaši, tādēļ ir vērts detalizēti apskatīt viņu rīcību un to, kas pacientam ir jāzina.
Acīmredzamu iemeslu dēļ narkotiku tablešu recepte aknu vēzim ir nepieciešams pasākums - mēs runājam par smagu aknu vēža progresēšanu, ja nekas nesniedz labumu. Ja jūs neizrakstāt morfīnu, pacientam, iespējams, mirs agonijā. Pieņemsim, ka jau ir izveidojusies atkarība no narkotikām - pacients sāka nepamatoti pieprasīt anestēzijas zāļu devu; ko šajā gadījumā darīt? Diemžēl nav citas izvēles, kā vien saprast smagas pacienta vajadzības. Tomēr jums būtu pilnībā jāapzinās, ka paredzamais mūža ilgums pēc morfīna preparātu izdalīšanās ir gandrīz vairāk par vienu mēnesi. Atkal, jūs nedrīkstat vainot sevi par kaut ko, jo jums bija jāievēro vienīgais pareizais ceļš. Nevar sāpināt pacientu, radīt viņam ērtākus apstākļus pat ar epidurālās anestēzijas kombināciju un ne-narkotisko pretsāpju līdzekļu ieviešanu un citiem līdzekļiem.
Morfīna zāles aknu vēža 4. stadijai
 Morfīns - toksiska zāle, kas var arī kavēt sirdsdarbību. Nē, tas pilnībā neapstājas, bet pulsa ātrums ir stipri samazināts (bradikardija). Pacients sāk sūdzēties par sirdsdarbības pārtraukumiem, smagu reiboni utt. Ja tas tad samazināsies. Pirms ārsts uzreiz saskaras ar problēmu - lai atrisinātu problēmu, kāds ir viņa krituma iemesls: ar morfīna negatīvo efektu vai ar vēža procesa progresēšanu. Ja pirmajā gadījumā jūs varat nedaudz samazināt zāļu devu, kā arī noteikt "ārstēšanu, kas saistīts ar slēpšanu", tad otrajā gadījumā vienkārši nebūs citas izvēles, kā vienīgi nodrošināt pienācīgu pacientu aprūpi.
Morfīns - toksiska zāle, kas var arī kavēt sirdsdarbību. Nē, tas pilnībā neapstājas, bet pulsa ātrums ir stipri samazināts (bradikardija). Pacients sāk sūdzēties par sirdsdarbības pārtraukumiem, smagu reiboni utt. Ja tas tad samazināsies. Pirms ārsts uzreiz saskaras ar problēmu - lai atrisinātu problēmu, kāds ir viņa krituma iemesls: ar morfīna negatīvo efektu vai ar vēža procesa progresēšanu. Ja pirmajā gadījumā jūs varat nedaudz samazināt zāļu devu, kā arī noteikt "ārstēšanu, kas saistīts ar slēpšanu", tad otrajā gadījumā vienkārši nebūs citas izvēles, kā vienīgi nodrošināt pienācīgu pacientu aprūpi.
Morfīns, kas parakstīts 4. vēža stadijā, var izraisīt smagu nelabumu un vemšanu. Atkārtoti onkoloģiskajai praksei šī sarežģītība, lai arī tā ir svarīga, nav sevišķi svarīga. Smagi pacienti ar aknu vēzi jau dabiski pārtrauc ēst, kas nozīmē, ka viņu kuņģī būs tukša - būs tikai nedaudz šķidruma un pati kuņģa sula. Ja pacients sūdzas par intensīvu miega stimulēšanu, jūs varat dot viņam pretvēža līdzekli, piemēram, apreibinātu.
Daži autori ir saistījušies ar urinācijas problēmām, lietojot narkotiskus pretsāpju līdzekļus, un uzskata, ka ir vēl viena komplikācija no pēdējo lietošanas. Pašlaik šī sarežģītība ir zinātniski pierādīta, un tā arī ir jāapsver. Vai starptautiskas shēmas narkotisko pretsāpju līdzekļu izrakstīšanai un lietošanai patiešām nav attīstītas? Iespējams, ka mūsu nākamais secinājums tevi pārsteigs, taču vēl nekas tāds nav. Ārsts paļaujas tikai uz dažiem ieteikumiem, lai neradītu morfīna pārdozēšanu no pirmās devas, kā rezultātā apturētu elpošanu. Morfīna uzņemšana aknu vēža gadījumā vienmēr ir labāka ar mazām devām, pakāpeniski palielinot zāļu koncentrāciju pacienta asinīs. Nebūs nekas šausmīgs, ja pirmā injekcija ne tikai nesamazina sāpīgā uzbrukuma intensitāti, bet nedarbojas vispār. Bet ārsts jau gatavos iedomāties nepieciešamo zāļu daudzumu. Par to ir jāinformē radinieki, bet pacientam nevajadzētu pateikt par pirmo efektu. Tas ir fakts
ārsts pamatosies uz pacienta subjektīvo sūdzību par sāpju smaguma pakāpi un vēlāk izvēlas ārstēšanas shēmu. Ja pacients tiek brīdināts, ka pirmās devas ievadīšana ir garantēta, lai nesniegtu atvieglojumus, viņš ar lielu uzticības pakāpi pārspīlēs viņa izjūtas.
Mīti par narkotikām aknu vēzē
 Pastāv vairāki medicīniski mīti, kas pacientu un viņu radinieku prātos ir biezi apdzīvoti. Pirmā lieta, jums jautāt pārsvarā radiniekus pacientu ārsta kabinetā ar izkraušana narkotisko pretsāpju :. "Nerada vai viņi pierod pie narkotikām", "? Vai pacients narkomānu", uc Ja jums izskatīties cieši anotāciju bez morfīns un citi. narkotikas, ir viegli atrast vietu, kur tā ir melnbaltā raksta par iespējamo narkotisko vielu atkarības veidošanos, kā arī par to, kā pierast pie tā. Protams, formulējums ir biedējošs, liekot uzdot daudz jautājumu, bet ticiet man, vienkārši nav citas iespējas.
Pastāv vairāki medicīniski mīti, kas pacientu un viņu radinieku prātos ir biezi apdzīvoti. Pirmā lieta, jums jautāt pārsvarā radiniekus pacientu ārsta kabinetā ar izkraušana narkotisko pretsāpju :. "Nerada vai viņi pierod pie narkotikām", "? Vai pacients narkomānu", uc Ja jums izskatīties cieši anotāciju bez morfīns un citi. narkotikas, ir viegli atrast vietu, kur tā ir melnbaltā raksta par iespējamo narkotisko vielu atkarības veidošanos, kā arī par to, kā pierast pie tā. Protams, formulējums ir biedējošs, liekot uzdot daudz jautājumu, bet ticiet man, vienkārši nav citas iespējas.
Pirmkārt, lai pacients attīstītu narkotiku atkarību, ir nepieciešams vismaz atkārtoti ievadīt morfīnu: tas ir sistemātiska uzņemšana - apmēram 10 līdz 20 injekcijas. Ņemiet vērā, ka ne visi pacienti dzīvo līdz šim datumam.
Runājot par briesmām, pieņemsim to teikt: ārsts ir ārkārtīgi nepatīkama situācija; bet daudz nozīmīgāks ir narkotisko vielu lietošanas brīdis. Tas nozīmē, ka, ievadot ķermenī (intravenozi), pacientam vairs nav jūtama anestēzijas iedarbība ne uz pusi, ne pat vēl par sliktāk. Tomēr visas citas morfīna blakusparādības - galvenokārt negatīvas un blakusparādības - ir pilnībā realizētas. Galu galā pacients sajūt nepanesamas sāpes, un morfīns tiek ieviests, lai bez rezultātiem. Rodas loģisks jautājums: ko darīt, ja palielinātu injicēto devu? Narkotiskos pretsāpju līdzekļos ir viens būtisks plaisiens - jebkura pārdozēšana izraisa elpošanas mazspēju. Kā atkarības rezultātā vairs nepāriet tikai zāļu pretsāpju efekts, un visas nevēlamās blakusparādības maģiski nekur neizzūd. Protams, visi mēģinājumi atvieglot pacienta stāvokli, palielinot narkotisko vielu devu, var izraisīt elpošanas apstāšanos un nāvi. Lūdzu, ņemiet vērā: šī komplikācija nav nekas neparasts,
ļoti bieži gadījums onkoloģiskajā praksē. Pastāv situācijas, kad standarta deva, atkārtoti ievadīta pacienta ķermenī, arī izraisa elpošanas apstāšanos. 90% gadījumu pacients mirst, un medicīniskajam personālam ir jāmo roku priekšā neapmierināti radinieki. Un to nav iespējams izprast - ir arī tādi precedenti, kad adaptācijas mehānismi vēža pacientā ir tik iztukšoti, ka ķermenis kopumā sāk atšķirties no svešinieku puses, līdz ar to arī skumju efektu. Tomēr neviens nav vainīgs, jo nav aprīkojuma, pat supernovas, kas var izmērīt šos pielāgošanās mehānismus. Relatives vienkārši ir jāsagatavo visām komplikācijām, kas ir iespējamas ar morfīna ievadīšanu pacientam.
Mūsdienu zinātne ir gājusi tik tālu, ka tagad ir visas veiksmīgu eksperimentu kaskādes, kuras saņēma nosaukumu "neatkarīga anestēzija" Eiropā. Pacienta gultā ir ierīkota īpaša ierīce, tā iekšpusē ir ierastā šļirce ar morfīnu, kuras galu parasti savieno ar pacienta vēnu. Mazākās sāpju sajūta, pacients nesauc medmāsu, nav nepieciešams papildu medikaments, bet vienkārši nospiež vienu pogu, un tā aktivizē mērīšanas mehānismu anestēzijas līdzekļa piegādei. Ja, piemēram, katra daļa tiks izmērīta patvaļīgās vienībās, tad ar vienu klikšķi jūs varat ievadīt tikai 1 vienību. Ja pacients joprojām ir slims, viņu mocīja ar sāpēm, tad viņš vēlreiz nospiež taustiņu, un viņam tiek dota vēl viena vienība. Nav efekts - atkal ir nepieciešams palielināt devu. Par šādām zālēm maksimālais spiediens tiek noteikts 6 stundas.
Visticamāk, ka pāris gadu laikā daudzas valsts specializētās slimnīcas saņems arī atbilstošu aprīkojumu.
Elpošanas apstāšanās - lai arī vissliktākais sarežģījums, bet ne vienīgais no narkotisko vielu iedarbības. Otrajā vietā novērojumu biežuma ziņā ir tieša narkotiska iedarbība uz centrālo nervu sistēmu. Mums ir jābūt gatavam tam, ka pēc morfīna ieviešanas ne tikai tiks atvieglotas vēža slimnieku ciešanas, bet arī viņa uzvedība mainīsies. Dažreiz pacienti pārstāj atpazīt radiniekus vai sākt lūdz viņus veikt smieklīgus uzdevumus. Kopumā situācija ir ārkārtīgi sarežģīta, grūti panesama pacienta videi, bet šeit arī jāpieņem.
Ne mazāk retās ir gremošanas sistēmas komplikācijas, proti: pastāvīgs aizcietējums. Jāatzīst, ka ne visām narkotiskajām vielām ir šāda blakusiedarbība, bet morfīns ir visizplatītākais narkotikas lietojums vietējā onkoloģijā. Starp citu, aizcietējums vēža pacientam ne vienmēr ir raksturīgs, bet jautājums ir tāds, ka viņa gremošanas trakts ilgstoši pārtrauca ēst dabiski daudzu faktoru dēļ.
Dažreiz pacienti vispār nepievērš uzmanību komplikācijām. Aizcietējums ir vairāk raksturīgs pacientiem ar uzturu, bet jau ir spiests lietot pretsāpju līdzekļus. Vienā vai otrā veidā, par to jābrīdina.
Raksts lasāms 6 365 reizes (a).
Ļaundabīgi audzēji, sāpju sajūtas atšķiras intensitātes pakāpē. Ja pacientiem ir vieglas, stipras sāpes, ir izstrādāta unikāla pieeja to ārstēšanai, tostarp šādi posmi:
- Spēcīgi opiāti smagu sāpju mazināšanai;
- Vājie opiāti ar zemu narkotiku saturu;
- Palīglīdzekļi pretsāpju līdzekļiem.
Pirmo reizi onkoloģiskā tērauda opiāti tiks pielietoti pēc vielu ķīmiskās izdalīšanas no magoņu. Pakāpeniski farmācijas nozare ir identificējusi spēcīgas narkotiskās pretsāpju zāles:
- Metadons;
- Hidromorfoons;
- Oksidons;
- Fentanils;
- Diamorfīns;
- Morfīns
Piešķirts, lai atvieglotu tikai visnopietnākās sāpes par recepti uz stingras atbildības formas. Speciālistiem šādu vielu izvadīšanai vajadzētu rūpīgi izskaidrot nepieciešamību iecelt amatā.
Zems narkotiku saturs satur tramadolu, kodeīnu. Šādus vājus opiātus bieži izraksta dažādu lokalizāciju onkoloģijai.
Kopējā taktika šo zāļu izrakstīšanai ietver vāju zāļu lietošanu. Tikai tad, ja viņi nepārtrauc sāpes, vai mums ir jāizmanto spēcīgi opiāti. Šī pieeja novērš narkomāniju. Ārstēšanas laikā jāpārbauda blakusparādības.
Spēcīgi pretsāpju līdzekļi: saraksts ar aprakstu
Diamorfīns onkoloģijā
Tas pieder pie narkotisko opiātu grupas. Viegli šķīst ūdenī. To lieto neārstējamu vēža slimnieku ārstēšanai, kad smags sāpju sindroms izraisa grūtības. Katru 24-48 stundu laikā medmāsa maina šļirci.
Morfīns audzējos
Morfīns ir spēcīgs anestēzijas līdzeklis, bet to var lietot 2-3 stundas, kas ļauj pacientam optimāli izvēlēties terapeitisko devu. Sākotnējos posmos tiek ieviesta neliela koncentrācija. Tiek pakāpeniski izveidota deva, kas ilgu laiku iznīcina audzēju sāpes.
Fentanils ir sintētisks līdzeklis intravenozai ievadīšanai. Sākotnējos posmos ir nepieciešams sasniegt terapeitisko koncentrāciju asinīs, tāpēc zāļu atkārtots ievadīšana prasīs 72 stundas.
Pretiekaisuma un pretsāpju līdzekļi locītavām
Ar locītavu sāpēm visbiežāk tiek izrakstītas nesteroīdās pretiekaisuma zāles. Darbības mehānisms - bloķējošā ciklooksigenāze - ferments, kas ir atbildīgs par iekaisuma reakcijas veidošanos. NSAID tabletes izteikta blakusparādība zarnu sieniņai. Ciklooksigenāzes blokāde notiek ne tikai iekaisuma fokusā. Ja gļotu sekrēcija tiek pārkāpēta ar zarnu sieniņu, to kairina, kad ievainojas lielas pārtikas daļiņas. Ņemot vērā nesteroīdos pretiekaisuma līdzekļus, kuņģa čūla pasliktinās. Lai nepieļautu pretiekaisuma zāļu negatīvo ietekmi uz kuņģa sieniņu, ir paredzētas kuņģa sekrēcijas blokatori (omeprazols, ranitidīns).
Visizplatītākie grupas pārstāvji (diklofenaks, ibuprofēns, aspirīns).
Steroīdie pretiekaisuma līdzekļi tiek nozīmēti pēc nedaudzteroīdo analogu efektivitātes. Iepriekšnozolons un deksametazons jāievada un jāatceļ lēni, jo hormonu ārējai ievadīšanai ir saistīta virsnieru garozas atkarība.
Sāpes vēderā: recepte
Sākotnējos posmos ar mērenām sāpēm ir racionālāk veikt anestēziju ar nesteroīdiem līdzekļiem - indometacīnu, brufēnu, naprosynu, voltarenu. Lietojot kopā ar pretsāpju līdzekļiem, sāpju sindroms, ko izraisa kaulu audzēju metastāze, tiek nomākts. Multifokāla bojājuma gadījumā nav iespējams novērst sāpes ar vājām zālēm. Vienīgi spēcīgi pretsāpju līdzekļi ir pastāvīgas sāpju mazināšanas iespēja.
Ņemot vērā slimības progresēšanu, narkotiku pretsāpju līdzekļi atsakās efektīvi strādāt. Tur nāk kritisks brīdis, kad maksimālais devas palielinājums nenovērsa sāpes. Situācija ir punkts pārejai uz pretvēža ārstēšanas otro posmu. Šajā posmā ir paredzēti šādi medikamenti:
- Tramal;
- Dionīns;
- Kodeīns.
Tramal (tramadols) ir ļoti ērts lietošanai mājās. Regulāra zāļu lietošana ir pietiekama, lai mazinātu mērenas un smagas sāpes audzēja laikā. Tomēr ir laiks, kad vāji opioīdi ārstēšanai nav pietiekami. Pēc tam dodieties uz narkotisko pretsāpju līdzekļu lietošanu.
Šajā narkotiku grupā ir šādas iespējas:
- Prosidol;
- Durogezik;
- Norfin;
- Prosidols
Papildus iepriekš minētajiem plaši pielietoti palīglīdzekļi: antikonvulsanti, antihistamīns, antidepresanti.
Visspēcīgākie onkoloģijas pretsāpju līdzekļi
Spēcīgākie pretsāpju līdzekļi:
- Buprinorfīns;
- Fentanils;
- Sufentanils.
Naudas līdzekļu izmantošana ir racionāla, ja spēcīgi narkotiskie pretsāpju līdzekļi nevar pilnībā novērst audzēju sāpes.
Fentanils smagas sāpes audzējiem
Fentanils pieder opioīdu narkotisko pretsāpju grupai ar izteiktu pretsāpju efektu. Nav piemērots bērniem!
Darbības mehānisms ir opioīdu receptoru stimulēšana.
Norādījumi fentanila lietošanai:
- Premedikācija;
- Neiroleptanalgezija;
- Smagas sāpes audzējā.
Fentanilu neizmanto locītavu ārstēšanai.
Kontrindikācijas fentanila lietošanai:
- Atkarība;
- Elpošanas centra pārkāpums;
- Bronhu astma;
- Dzemdniecības ķirurģija;
- Paaugstināta jutība;
- Bronhu spazmas;
- Stīvs kakls;
- Bradikardija.
Sagatavojot šo operāciju, 0,05-0,1 mg zāļu ievada intravenozi 15 minūtes pirms anestēzijas. Bērni, kas gatavojas operācijai - 0,002 mg uz masas kilogramu.
Uzmanīgi ievērojiet zāļu derīguma termiņu - nepārsniedz 2 gadus. Aktīvās vielas struktūras pārkāpuma gadījumā var būt letāls iznākums.
Buprenorfīns ir spēcīgākais pretsāpju līdzeklis audzēja ārstēšanai.
Buprenorfīns ir pieejams šķīduma veidā intramuskulārai un intravenozai lietošanai, tabletes zem mēles, transdermālā terapeitiskā sistēma.
Ārstēšanas līdzeklis ir kontrindicēts šādos patoloģiskajos apstākļos:
- Narkomānija;
- Paaugstināta jutība pret sastāvdaļām;
- Bērni līdz 12 gadu vecumam;
- Nieru aknu darbības traucējumi;
- Toksiska psihēma;
- Prostatas hiperplāzija;
- Alkoholisms;
- Urīna sašaurināšanās.
Buprenorfīns mēles mutē tiek lietots 0,2-0,4 mg pēc 7-8 stundām intravenozi, intramuskulāri - lēni 0,3-0,6 mg pēc 6-7 stundām. Bērniem pēc 12 gadiem maksimālā deva ir 0,25 mg uz svara kilogramu.
Darbības mehānisms ir kappa agonists, mu-opioīdu receptori. Salīdzinot ar morfīnu, elpošanas centrs ir mazāk nomākts. Zāļu atkarība no buprenorfīna ir mazākā mērā.
Buprenorfīna blakusparādības:
- Samazināts spiediens;
- Galvassāpes;
- Sausa mute;
- Svīšana;
- Slikta dūša un vemšana;
- Elpošanas centra depresija;
- Izsitumi no ādas;
- Miegainība.
Pēc rīka lietošanas jums jābūt uzmanīgiem, vadot automašīnu. Psihomotoru reakciju samazināšanās narkotiku lietošanas laikā pievērš uzmanību uzmanības pievēršanai.
Mūsdienīgi sāpju sindroma ārstēšanas principi onkoloģiskajās slimībās
Ilgstošai terapijai morfīns nav piemērots. Zāles īslaicīgai darbībai nepieciešama pastāvīga ievadīšana. Morfīna ilgums ir apmēram 4 stundas, un tas prasa injekcijas apmēram 6 reizes dienā. Mājās procedūra nav iespējama negatīvu seku briesmas dēļ.
Morfīna sulfāta perorālie varianti 100, 60, 30, 10 mg (tabletes, scanan, MCT) retard tablešu veidā ir pagarināti. Zāļu cena ir augsta, bet tie, visticamāk, nevarēs nomainīt fentanilu.
Duroģētiskā transdermālā terapeitiskā sistēma atrisina jautājumus par narkotisko pretsāpju daudzkārtēju ievadīšanu onkoloģijā. Plāksteris satur spēcīgu fentanila depo. Pēc uzlīmēšanas uz ādas zāles pakāpeniski nonāk asinsritē, kas 72 stundas nodrošina sāpju mazināšanu. Tad plāksteris mainās uz jaunu. Instruments tiek importēts, tāpēc tas ir dārgi.
Iepriekš minēto narkotiku lietošana neatrisina visas sāpju problēmas vēža sāpēs. Pastāv nopietnas sāpes ar unikāliem patogēniem mehānismiem:
- Neiropātiskas sāpes;
- Simpātijas sāpes ar alodinijas simptomiem (stipras sāpes, ja tiek stimulētas ar nesāpošiem stimuliem);
- Sāpju paroksicismi;
- Vazomotoru un trofisko traucējumu pastiprināšana pēc sāpīga uzbrukuma.
Patoloģisks sāpju sindroms veidojas sakarā ar centrālo un perifēro struktūru pārmērīgu stimulāciju sāpju receptoru stimulācijas avota klātbūtnes dēļ. Tas var būt audzējs, hronisks iekaisums.
Codeīns smagām sāpēm no audzēja
Kodeīns (metilmorfīns) ir viens no visizplatītākajiem zāles audzējiem, kas izrakstīti slimības sākuma stadijā. Saskaņā ar esošo pieeju nav nepieciešams nekavējoties izrakstīt spēcīgas narkotiskās vielas, ja pacientam ir stipras sāpes neoperējamā vēža gadījumā. Kodēīns ir vidējs opioīds. Struktūra atgādina morfīnu, bet darbības mehānisms ir vājāks. Spēj aktīvi nomākt klepus refleksu smadzeņu centra ierosināšanas blokādes dēļ.
Bieži tiek izraudzīts kā pretsāpju līdzeklis kopā ar hipnotiskiem un sedatīviem līdzekļiem. Par bērniem iecelts par 0,01-0,03 gramiem vienlaikus. Maksimālā vienreizēja deva pieaugušajiem - 0,05 grami. Par dienu racionāli lieto 0,2 gramus zāles.
Narkotiku nopietna blakusparādība, kas kodēnu ilgstoši apgrūtina, ir atkarība. Atkārtota izmantošana notiek, "kodismu".
Bērniem, kas jaunāki par 2 gadiem, jūs nevarat piešķirt līdzekli, lai izvairītos no sarežģījumiem. Izdalīšanas forma - tabletes ar 0,015 gramiem attiecībā uz B sarakstu.
Zāles satur metilmorfīnu, ko ražo sintētiski, bet satur opija.
Kodeīns izžuvis gaisā, viegli šķīst ūdenī. Metilmorfīna spirta un ūdens šķīdumiem ir sārmaina reakcija.
Farmakoloģiskā narkotiku grupa ir ne tikai "narkotisks pretsāpju līdzeklis". Kodeīns attiecas uz pretiekaisuma līdzekļiem, kas paredzēti bērniem ar garoža klepu. Sakarā ar bronhu spazmas noņemšanu zāles lieto plaušu un bronhu ārstēšanai.
Centrālās pretsāpju līdzekļu lietošana ar spēcīgu anestēzijas efektu bez ārsta ieteikuma ir bīstama. Pat tad, ja tiek iecelts opioīds, labāk ir ievadīt zāles kvalificētām medmāsām slimnīcā. Šī pieeja ļauj pacientiem sniegt nepieciešamo ārkārtas un reanimācijas aprūpi komplikācijām.
Jebkura no iepriekš minētajām ziņām nevar tikt interpretēta kā darbības ceļvedis. Lēmumu par iecelšanu un finansējuma saņemšanas biežumu pieņem tikai ārsts. Devu un lietošanas metožu noteikšana pacientiem ar smagām sāpēm onkoloģijas fona bieži vien pieņem medicīniskās konsultatīvā komiteja.