テストの妥当性は何ですか。 患者の術前検査 手術前の心電図
保守的な治療方法で患者さんを救うことができない場合は、外科的介入が処方されます。 この場合、婦人科医は病院への指示を書き出します。
準備期間には術前検査が含まれています。 婦人科手術前に検査に合格する 。 さらに、手術の直前に腸を整えるために患者はバランスの取れた食事を処方され、医療文書も処理されます。 患者は手術前に健康であることが重要であり、それゆえ咳、鼻炎、熱および他の疾患の徴候は除外される。
手術前の検査
手術はあらゆる生物にとって非常に深刻なストレスであるため、起こりうる合併症をできるだけ排除することが必要です。 これを行うには、包括的な術後検査を受ける必要があります。
婦人科手術前に、一般的な臨床検査を含む標準的な臨床検査に加えて 生化学血液検査 , 尿検査 、HIV感染と血液型分類のための血液の研究、まだ専門があります 手術前の婦人科検査 :
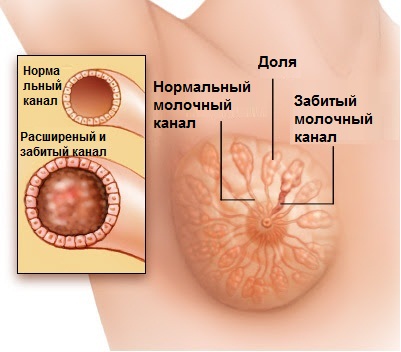
- 塗抹標本の細胞診では、悪性腫瘍の存在について子宮頸部の表面から細胞性物質を調べることができます。 細胞学的検査のための塗抹標本の採取は完全に痛みがなく、婦人科用椅子での定期検査中に行われます。 この分析は、子宮摘出手術の前に必要です。膣内フローラ上の綿棒は、膣内の炎症過程の存在を判定するために必要であり、そこでは外科手術を行うことは不可能である。
子宮腔からの吸引は、子宮粘膜の領域における腫瘍学的徴候の存在を排除することを可能にする。 子宮の診断的掻爬をする前にこの検査が必要です。
Nuclearを使用すると、子宮内膜症、子宮の腫瘍、および付属肢における内臓の損傷の範囲と範囲を指定できます。
婦人科手術前の検査 外科医が患者の手術の準備状況を判断するために必要です。 検査の過程で、術後合併症の可能性を排除するために排除しなければならない隠れた感染過程が明らかにされています。
糖尿病、心臓病などの慢性的な重篤な疾患が存在する場合、外科医は患者の身体の弱体化に関連して外科的介入の実現可能性についての疑問を決定します。
手術の準備
臨床検査を行った後、主治医は慎重に結果を調べ、それが満足のいくものであれば、手術の日付を決めます。 手術の数日前に、患者は果物、パン、野菜を除く、スラグフリーの特別食を処方されます。 手術の直前に、腸の洗浄浣腸を実施することが望ましい。 ヨーグルト、お粥、ケフィア、またはカッテージチーズなどの軽いディナーも必要です。 手術の8時間前には、食物摂取量と水分を制限する必要があります。
婦人科手術は月経周期の前半に行うのが一番です。 手術当日、手術を行う外科医、一般開業医、麻酔科医が患者と面会する必要があります。 手術医は、手術計画、どのような外科手術が行われるのか、そしてこの治療効果に何が期待されるのかについて話します。
患者はまた、手術中にどのような合併症が発生する可能性があるかを知っている必要があります。 医師は、通常の手術を妨げる可能性がある一般的な病気を排除するために予防的な会話をしなければなりません。 麻酔科医は手術を通して患者の状態を監視するので、彼の仕事は手術中に適用されるであろう麻酔の種類を患者に知らせることです。 麻酔科医は通常、一般的な腹部外科手術中に全身麻酔を使用します。
あなたはあなたの居住地の州の診療所に連絡することによって無料で手術のためのテスト(手術前のテスト)を受けることができます、または任意の診断研究室でお金のために。 今後の手術の成功は、どの程度正確かつ適時の術前研究が行われるかにかかっています。 手術前にどのようなテストが行われるのか、それらの準備方法、そして特定の種類の手術の前にどのような特定の研究を行う必要があるのか - この記事を参照してください。
手術の検査に合格するには、ほとんどの場合、患者が一連の標準検査を受ければ十分です。 これらには、次の種類のテストが含まれます。
一般(臨床)血液検査。 血液サンプルは空腹時に採取されます。 最も信頼性の高い検査結果は、患者が検査を受ける少なくとも8時間前に食べていない場合に得られます。
血液の生化学的分析、その結果として、総タンパク質、コレステロール、総、直接および間接ビリルビン、ALT、AST、グルコース、尿素、ナトリウム、カリウム、クレアチニンのレベルが決定される。
一般尿分析。 分析のためには、尿の朝の部分を渡す必要があります。 平均的な量をとることが重要です(最初の数秒間はトイレへ、次に瓶へ、そして再びトイレへ)。
血液型とRh血液の測定テスト。
5. HIV検査
梅毒の分析(ワッサーマン反応)。
肝炎の分析(B型およびC型肝炎のマーカー)。
凝固図(血液凝固系の分析)。 あらゆる種類の手術はどういうわけか失血に関連しているので、この研究は必ずあらゆる種類の外科手術の前に行われます。 医師は出血の可能性があると考えられるリスクを評価する必要があります。 凝固のための血液は静脈から採取されます。
胸部のX線検査(X線)。
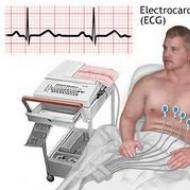
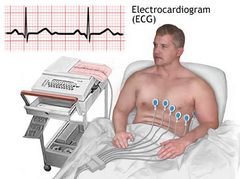
結論を伴う心電図。 心電図は心臓の状態を評価し、手術の禁忌の有無について結論を出すために必要です。 その結果は外科医が外科的介入のための最適な戦略を決定するのを助けます、そして、麻酔科医は正しい投与量と麻酔のタイプを選ぶでしょう。
原則として、手術に備えるための血液の生化学分析の期間は10日から2週間の範囲です。 手術前の残りの検査は、指定された手術時間の1か月前までに行わなければなりません。 X線撮影の場合、有効期間は6ヶ月です。 しかしながら、状況によっては、手術に数回の検査が必要であり、同時に医師は最新の研究結果を必要としています。 いずれにせよ、手術前に合格しなければならないテストのリストとそれらの結果の制限期間はあなたの医者と明確にされるべきです。
場合によっては、手術前に検査に合格するだけでは不十分です。 上記の研究の結果に加えて、患者は手術の禁忌がないというセラピストの結論を受けるべきです。 多くの診療所では、病理学の欠如または実験室検査の結果における基準からの逸脱がない場合を含めて、この規則は40歳以上のすべての患者に必須である。
追加の術前分析および研究
 特定の種類の手術では、一般的な研究計画に従って手術のテストに合格するだけでは不十分です。 したがって、静脈への手術の前に、患者はさらに二重スキャンまたはドップラー超音波検査を受けなければならない。 一般的な研究に加えて、甲状腺の手術前にホルモン検査が行われます。
特定の種類の手術では、一般的な研究計画に従って手術のテストに合格するだけでは不十分です。 したがって、静脈への手術の前に、患者はさらに二重スキャンまたはドップラー超音波検査を受けなければならない。 一般的な研究に加えて、甲状腺の手術前にホルモン検査が行われます。
腹腔鏡検査は他の手術の前と同じ検査を含みます。 しかしながら、腹腔鏡検査は検査に加えて追加の研究を必要とするかもしれず、その間腹腔鏡検査には禁忌があるようです。 概して、これは、患者が消化管系、呼吸器系、心血管系または内分泌系に何らかの異常を有する場合に必要である。 そうでなければ、手術の可能性は腹腔鏡検査前の分析結果によって決定される。
手術の前に行わなければならないもう一つの追加の研究は、しばしば歯科医の診察です。 健康な歯は、手術後に感染性合併症を発症するリスクを有意に減少させます。 う蝕疾患が検出された場合は、手術の前に口腔衛生が行われます。 歯科医師の診察は、内部人工器官(金属インプラント)を取り付けるために手術の前に必須です。
線維胃十二指腸鏡検査、または胃内視鏡検査もまた、重要な術前検査の1つです。 手術前に患者を診察する目的で、胃の内視鏡検査の制限期間は通常3週間です。
手術前に50歳以上の男性は前立腺特異抗原PSAを検査されなければなりません。 この研究により、医師は炎症過程の存在について結論を下すことができ、それは術後の回復に深刻な影響を及ぼし、深刻な術後合併症を引き起こす可能性があります。
冠状動脈性心臓病および心不整脈を有する患者、ならびにいずれかの医学的適応について心臓専門医によってモニターされているすべての患者に対して、追加の検査が義務付けられている。 このような検査には、心エコー検査と心電図記録によるホルター監視が含まれます。
心房細動または粗動などのECG症状、偏向セグメントST、房室ブロック、心筋梗塞の症状、心肥大部門、上室性および心室細動、ヒス束脚遮断と、麻酔医は、適切な麻酔の性質を選択します。 心臓活動の検査中にも、手術に禁忌があると結論付けられています。
一般的な研究を通過し、患者の分析結果を評価した後に何らかの病状が確認された場合、その患者はさらに専門家による診察を受けるように求められる。 例えば、内分泌障害が手術前に検出された場合、内分泌科医による追加の検査が必要となり、神経系が疑われる場合は神経病理学者などが疑われる。
さらに、いかなる手術の前にも、慢性感染症の病巣の修復を行うことが望ましい。これは、術後合併症の危険性を減らすのに大いに役立つだろう。 したがって、術前準備の過程において、患者は手術のための検査に合格するだけでなく、場合によっては歯科医、耳鼻咽喉科医、および婦人科医を訪問する必要がある。 そのような検査への紹介はセラピストによって規定されています。 原則として、これは手術に対する禁忌の存在について結論を下す前に行われます。
主な目的 術前検査 - このリスクを最小限に抑えるための適切な治療法を処方するために、周術期リスクを増大させる要因を特定すること。 最近のデータによると、彼がまだ病気と診断されていないことを確認するために患者の年齢に関係なく行われた標準的な術前研究の価値は最小です。 したがって、術前検査の量は、臨床的および既往歴のあるデータ、患者の年齢、ならびに外科的介入の性質、量、期間および緊急性に基づいて決定される。
で ほとんどの 計画的手術中の麻酔の症例は以下の原則に従います。
1.実際に健康な子供に小規模な手術を行う場合は、既往歴を収集して健康診断を行うだけで十分です(生理的貧血の可能性に関連して、ヘモグロビンレベルとヘマトクリット値も決定する必要があります)。
特徴のない既往歴があり、身体検査で逸脱がない成人では、ヘモグロビンまたはヘマトクリットのレベルおよび血中グルコースのレベルを決定することで十分である。 40歳以上の患者では、追加の心電図をとるべきであり、60年後には胸部X線撮影も行うべきです。
3.硬膜外局部麻酔の場合、および鎖骨下神経叢の鎖骨下および椎間板間封鎖の場合、特徴の履歴がなく、身体検査で逸脱がない場合、その中の血小板数の決定を含む血液凝固の制御が必要である。
4.既往症または身体診察によると、患者が大きな手術の前と同様に合併症を持っている場合、あなたは診断を明確にし、患者をよりよく準備するために特別な研究と同様に長期臨床検査を行うべきです。
5.術前検査は手術のできるだけ早い時期に実施する必要があります。検査室での検査 - 術前14日以内、心電図 - 1か月、胸部X線検査 - 3か月。
臨床 検査 検査、触診、打楽器、聴診が含まれます。 臓器やシステムに対して系統的に実施されれば、臨床検査が最も効果的です。
手術前の心電図
シングル 心臓病を除いて、ECGが実施されるべき年齢について意見はありません。 遡及的分析は、40歳未満の実質的に健康な患者、麻酔や手術の戦略に影響を与える可能性がある心電図上の病理学的変化の検出頻度が非常に小さいことを示した。 ただし、心血管疾患の兆候がある場合は、心電図が必要です。
それはあなたが識別することができます 変化例えば、心エコー検査(EchoCG)、冠状脳室造影(VCG)などの、さらなる検査方法を決定する。 以下の心電図徴候は麻酔科医にとって興味深いものです。
- STセグメントの変更
- 心筋梗塞の兆候
- 心房細動
- 心房粗動
- AV封鎖
彼の束の封鎖。
- 期外収縮(脳室上および心室)。
- 心室の早期興奮症候群。
- 左右の心臓の肥大
- ペースメーカー(EX)による人工リズム ECG単独の特異性は小さい。 心電図にわずかな変化があっても、心筋や冠状動脈への深刻な損傷は除外できません。 心電図の例では、この問題について詳しく説明することはできないため、読者に適切なガイドラインを参照してください。
標準的なECG技術を使って 体表面から、eは双極性および単極性肢誘導(I、II、III、aVR、aVL、aVF)、ならびに単極性胸部誘導V1〜V6の助けを借りて12チャンネルで記録される。
術前の準備
手術の準備には、手術前の検査、圧縮ニットと手術後の包帯の着用の問題、手術のための腸の準備、栄養と行動の微妙な違い、手術後の身体活動の制限、術後の縫い目の処理、法的文書の登録が含まれます。
手術を行うのに最適な間隔は月経周期の7-20日目です。 患者は手術の前日に診療所に入院し、彼らは2から10-12日の間部門で行われます。
手術時には、患者は健康でなければなりません(咳、鼻水、発熱、軟便などがない状態)。 さらに、免疫が完全に回復するまでには回復に最低2週間かかるはずです。 唇や性器に発疹がみられてヘルペス感染が悪化した場合は、完全に回復するまで手術を控える必要があります。 皮膚に発疹性膿疱性および炎症性の性質であってはなりません。
慢性疾患(心血管疾患、消化管疾患など)がある場合は、手術の許可を得て、この問題について事前に専門家に相談することをお勧めします。 下肢の静脈瘤が存在する場合、術前期間中に太り過ぎであるため、血管内の血栓の存在を排除し、血栓塞栓性合併症を予防するために血管外科医および下肢の血管の二重スキャンを調べる必要がある。 患者が何らかの薬(例えば、ACCの血栓症または糖分を減らす薬)を服用している場合は、麻酔科医に知らせなければなりません。
手術前の検査
このセクションは各分析の説明が与えられるところで操作の前に完了しなければならない検査のリストを提供します。 検査の過度の「ミニマリズム」は、現代の生活のリズムの状況では都合が良いように思われますが、外科的治療に関しては容認できません。 私たちの診療所では、肺のX線検査、心電図検査、胃鏡検査、大腸内視鏡検査など、1日で検査を完了できます。 あなたは居住地で調べることができます、そしてこの場合、分析フォームは三角形または丸いシールで、オリジナルでなければなりません。 パスポートに血液型があっても、病歴の中で必要とされているように、あなたはフォームを持たなければなりません。 超音波検査、MRI検査、CT検査、子宮鏡検査、RFE検査など、過去の検査の結果は必須です。
文書のすべての操作と有効期間に対する標準検査
血液型、Rhファクタ - グループメンバーシップの血液検査では、緊急時または計画的な状況で血液成分の輸血の準備をすることができます。
HIV(ヒト免疫不全ウイルス)、RW(梅毒)、HBs(B型肝炎)、HCV(C型肝炎) - 血液を介して伝染する感染症の検査(3ヶ月)。
血液検査では、体内の隠れた炎症プロセスの存在、貧血の重症度、凝固障害(血小板数による)(1ヶ月)の検出が可能です。
尿検査は腎臓や尿路、代謝障害の状態を特徴付けます。 生殖器系と泌尿器系の介入が近接しているため、婦人科手術(1ヶ月)を行う際には、後者の状態に注意を払う必要があります。
生化学的血液検査は、腎臓、肝臓、膵臓、血液中のタンパク質濃度の機能を特徴付ける指標を評価します。 これらの臓器の機能の特徴は、治療のあらゆる段階で将来考慮されます。 変化を特定することで、手術前の十分な検査、術中に起こりうる問題の修正、術後期間(1ヶ月)の適切な管理の機会が得られます。
凝固図または止血図は血液凝固パラメータを決定する。 凝固性の向上と低下の両方は、外科的介入(1ヶ月)を行う際に特別なアプローチを必要とします。
ECG - 心電図は心臓の働きを表します(1ヶ月)。
X線撮影または胸部X線撮影では、結核やその他の疾患(6か月)を除く、肺の状態を評価します。
セラピストは、一般的な健康状態の評価と臨床的および実験室の研究方法(1ヶ月)に基づいて、手術の可能性について結論を下します。
婦人科手術のための専門分析
膣内細菌叢は、婦人科手術を行うことが不可能な多くの感染症や炎症を特定するのに役立ちます(14日)。
子宮頸部および子宮頸管の膣部からの塗抹標本(異型細胞上の塗抹標本)の細胞学的検査は、それらに悪性の変化があるかどうかについての細胞の研究であり、手術前(6ヶ月)に行われる。
子宮から吸引すると、子宮粘膜(6ヶ月)に腫瘍学的プロセスの存在を排除することができます。
造影剤を用いた核磁気共鳴画像法は、臓器損傷の程度を明らかにし、病理学的過程に隣接する構造を関与させるために、子宮頸管内膜症、子宮内膜腫瘍および付属肢の診断に使用されます。
腸の準備
手術の3日前には、スラグフリーの食事をお勧めします(野菜、果物、パンを除く)。 手術の前夜には、軽い夕食(ヨーグルト、お粥、ケフィア、カッテージチーズ)が許可されています。 診療所での手術の前夜の夕方と朝に、彼らは清潔な浣腸をします(最大1.5リットルの液体)。
小さな手術(子宮鏡検査、掻爬術、卵子の器械除去、子宮頸部の生検)への入院時には、患者は空腹時に現れ、手術の8時間前に液体を飲まないようにします。
作業エリアの準備
毛包の炎症を発症するリスクを最小限に抑えるために、シェービングは手術の1週間前に行われます。 手術時に最大0.4〜0.5 cmの毛長でこの部分の散髪をすることもできます。 それは徹底的にへそを洗って、(もしあれば)ピアスイヤリングを取り外すことが必要です。
圧縮ニット
手術中の患者の横臥位置は、凝固している血液系に影響を及ぼし、静脈内の血液の動きを遅くします。これは血栓症の可能性を高めます。 ストッキングの使用は血栓症の可能性を減らし、ほとんどの婦人科手術に必須です。
手術後、患者の早期の活性化が必要である:手術後の最初の日に、彼の足で小刻みに動いて、ベッドに入って、看護師の助けを借りてベッドから出て行く。
院内圧縮抗塞栓症は、血栓の形成および下肢の深部静脈の閉塞ならびに術後の期間における肺塞栓症を予防するために使用される。 圧迫を作り出し、血管内の正常な血液循環をサポートし、静脈の停滞と血栓の形成を防ぎます。
各製造業者は選択のためのそれ自身のテーブルを持っています。 誰かが身長と体重の比率、誰かの脚と太ももの円周を使用します。 午前中に以下の測定を行う必要があります。 b。)脛骨周囲。 c。)大腿中央部の円周。 g。)会陰から5 cm下の大腿部の周囲。 e。)成長 g。)重量 h。)床から膝までの足の長さ/太ももの中央。 選択の正確さは非常に重要です、病院のストッキングやゴルフの圧縮は均等に分散されているのではなく、段階的になっている - 足首より100%、股関節部で70%。
ストッキングは抗菌性と抗アレルギー性を持ち、多孔質の嵌合構造を持つため、手術に必要です。 ストッキングサポートは上部のシリコンテープが原因で発生し、作成された圧縮は15-23 mmです。 Hg アート (予防的またはクラス1圧縮)。
あなたは包帯を使用することができますが、それらは常に「滑り」、アレルギーを引き起こす可能性があるため、吸湿性が少なく、着用するのが快適ではありません。
静脈瘤がある場合は、血管外科医に相談し、必要な程度の圧迫を選択する必要があります。
予防用圧縮ストッキングは、飛行機で移動するとき、妊娠中や出産中など、縦位置で長時間作業するときに使用できます。
術後包帯
腹部手術(腹腔鏡)を計画している過剰な脂肪組織を有する患者は術後包帯を推奨した。 腹腔鏡手術後、包帯は必要ありません。
包帯はマジックテープで固定されている弾性材料の広いストリップです(他の固定オプションはあまり便利ではありません)。 術後包帯の主な仕事は、前腹壁を維持し、腹筋の負担を軽減することです。 同時に、術後縫合糸の治癒過程が改善され、ヘルニア形成の可能性が最小化され、腹腔内圧が正常化され、そして疼痛が軽減される。
包帯は腹部と腰の周囲に応じて個別に選択されます。 幅23-25 cmの包帯がほとんどの女性に適しています、それはそれで快適でなければなりません。 締め付けた後、包帯は腹臥位で装着され、体にぴったりと収まるはずですが、腹部を非常にきつく締め付けないでください。
術後治療
手術後、各種の薬液を注入し、抗菌薬、減感薬、鎮痛薬、抗炎症薬を投与し、必要ならば鉄の補給を目的とした治療を行います。 術後の期間では、便を監視する必要があります:手術後2日目に、プロゼリンは皮下に投与され、腸を刺激するために洗浄浣腸剤が投与されます。 術後のステッチは2〜3日に1回(防腐剤、ステッカーの交換)、必要に応じて1日に1回処理されます。 腹腔鏡検査の5日後および腹腔鏡の切片の7日後に、縫合糸を取り除き、超音波スキャンを行い、患者を婦人科用椅子で検査する。
遠隔製剤の組織学的検査
手術中に摘出された異常な組織や臓器は、ホルマリンで満たされ、組織学的検査のために死後検査室に送られます。 10〜12日で組織学的結論を受けた後、患者はさらなる治療戦略を決定し、必要な推奨を受けるように求められる。
事務処理
クリニックが発行されます 閉じたそして必要ならば 開く入院した日から退院する日までの障害証明書(この場合は、居住地の産科医の医師によって延長されます)。 病人リストを正しく登録するには、職場の正確な名前を示す必要があります。 外国人に医療を提供する場合、手術に関する正式な合意が診療所と締結されます。 入院の最終日に退院の退院が発行され(文書)、そこに手術のプロトコルと術後期間の管理に関する詳細な勧告が入力されます。
私はいつもあなたと連絡を取り合っており、電話(8-925 -506-77-84)または電子メール( [メール保護])質問がある場合 あなたは検査の結果を送ることができます、あなたは治療を調整するか、または予備的な診断をすることができるために超音波。
テスト期間は14日間です。 手術予定日の3日前までに結果を診療所に提出しなければならない。
結果はEメールアドレスに送信されるべきです:どちらかは直接診療所に持って来ます。
全身麻酔下の手術に備えるための検査のリスト:
血液型およびRh因子の決定
尿の臨床分析
生化学的血液検査:
- 総タンパク質
- クレアチニン
- 尿素
- ビリルビン
- ALT
- AST
- グルコース
コアグラム:
- プロトロンビン時間
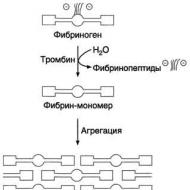
- フィブリノーゲン
- ACTV(AHTP)
- トロンビン時間
- INR
- Dダイマー
感染症のスクリーニング
- B型肝炎
- C型肝炎
- HIV
- 梅毒
カルシウム、ナトリウム、マグネシウム、塩化物
復号化を伴うECG
10.過去12ヶ月間のX線撮影
11.相談療法士
局所麻酔下での手術に備えるための検査のリスト:
白血球処方を用いた全血球数
2.血液凝固時間および出血期間
尿の臨床分析
生化学的血液検査:
- グルコース
5.コアグラム:
トロンビン時間
- フィブリノーゲン
- ACTV(AHTP)
感染症のスクリーニング:
- B型肝炎
- C型肝炎
- HIV
- 梅毒
7.過去12ヶ月間のX線撮影